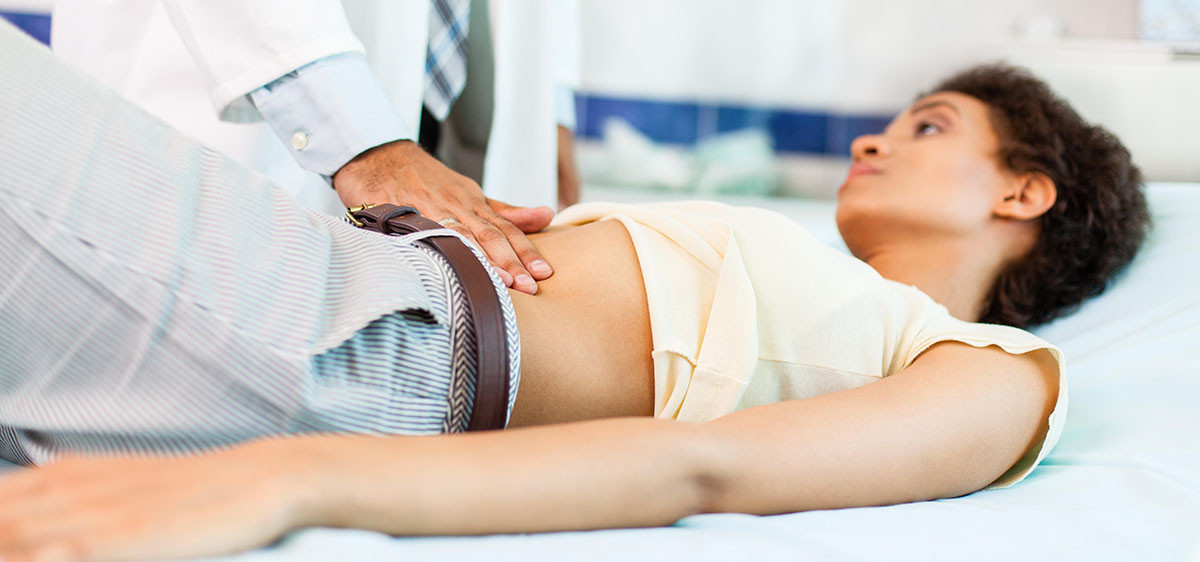
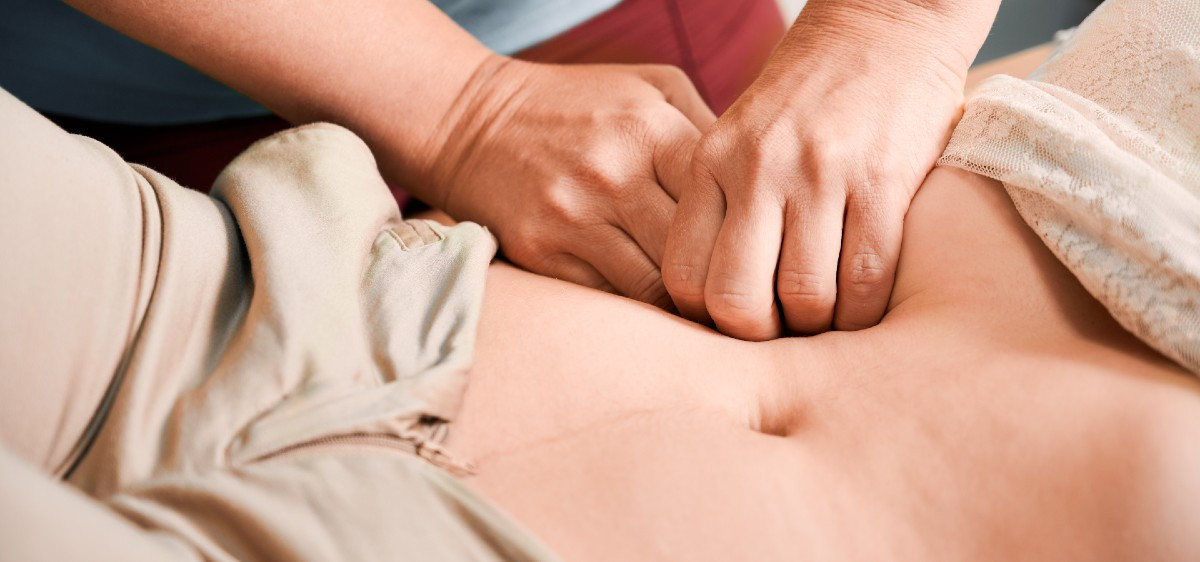
Quand Agnès* a lu, impuissante, les résultats négatifs de son bilan de fertilité, après une échographie endopelvienne douloureuse, elle aurait souhaité recevoir une parole rassurante, au mieux bienveillante, de la part du médecin chargé de son suivi. Dans une pièce peu familière de l’hôpital Tenon, éclairée au néon en plein hiver, le soignant a préféré appeler trois internes du service pour leur montrer l’ampleur de la catastrophe. En insistant auprès d’eux sur la responsabilité de l’âge de la patiente, 35 ans à l’époque. « J’avais l’impression qu’il me disait : “Mais à quoi elle s’attendait à son âge ?” », explique Agnès, humiliée. Après avoir ravalé ses larmes à la sortie de l’hôpital, elle s’est ravisée : ce n’est pas la première fois qu’elle subissait des violences verbales et physiques dans un contexte médical, et surtout gynécologique. Comme elle, des milliers de femmes dénoncent la prise en charge de leur santé sexuelle par le corps soignant, pas toujours formé à ces questions. Au cours de sa vie, 1 femme sur 5 a été victime de violences gynécologiques et obstétricales et 6 % ont vécu de la violence verbale, selon un rapport du HCE.
Des violences étudiées sérieusement
Au-delà des violences perpétrées volontairement ou involontairement, les douleurs médicales jalonnent les étapes de la vie d’une femme. Durant un parcours d’assistance médicale à la procréation, tout au long de la grossesse (y compris en cas d’IVG), lors de l’accouchement et le post-partum, dans des consultations en cabinet libéral ou en établissement de santé. Le cancer du sein est l’un des exemples les plus parlants : 43 % des femmes touchées par la maladie estiment que la mammographie est douloureuse. Une peur de la douleur qui est souvent un obstacle au dépistage. Des alternatives existent cependant. Une étude néerlandaise publiée dans la Revue Radiology a montré que l’échographie seule peut diagnostiquer efficacement les affections mammaires focales chez une grande majorité de femmes. La pose du stérilet, dont la douleur est très variable selon les femmes, fait aussi l’objet d’interrogations au sein du milieu gynécologique.
Au Danemark, la pose de DIU (ou stérilet) est systématiquement faite sous anesthésie locale avec prescription au préalable de décontractants et d’antidouleurs. « Nous savons que la pince de Pozzi, instrument utilisé pour poser le stérilet, est également réputée pour ne pas être agréable, voire douloureuse. Le recours à cet instrument n’est pas obligatoire », assure Anne Evrard, responsable du Collectif interassociatif autour de la naissance (Ciane). Là aussi, l’appréhension de la douleur peut décourager les femmes. 18 % d’entre elles se détournent du stérilet (DIU) comme méthode de contraception par peur de la douleur. Le Carevix, dispositif médical innovant, alternative moins agressive à l’utilisation d’un forceps cervical, est une option atraumatique au stérilet. Par une technique de succion pour adhérer au col de l’utérus, il élimine les douleurs et les saignements inutiles. Les résultats préliminaires de l’étude ADVANCE Women réalisée en Suisse ont montré une réduction significative de la douleur et des saignements lors de la pose d’un stérilet (DIU) avec Carevix.
Des douleurs minorées
Au moment de l’accouchement, là aussi, la douleur est très souvent banalisée par l’ensemble de la société, ne permettant aucune évolution des pratiques. À l’image de l’épisiotomie, qui consiste à inciser le périnée au cours de l’accouchement pour faciliter la sortie du bébé. Le Ciane notait pour la période 2010-2013 que 47 % d’épisiotomie étaient réalisées pour un premier enfant, dont 85 % sans consentement demandé. L’OMS (Organisation mondiale de la santé) relève qu’un « taux supérieur à 20 % relève d’une déformation culturelle ». Depuis, ce taux est en baisse, grâce aux recommandations qui émergent dans le corps médical.
Pour les femmes qui souffrent de douleurs chroniques, comme l’endométriose, les consultations avec des professionnels peu formés à la question des douleurs utéro-vaginales peuvent vite prendre la tournure d’un échange conflictuel. « Quand j’explique mon long parcours médical et que je pose des mots techniques sur mon endométriose, je vois que ça agace les médecins, qui se sentent probablement remis en question. Pourquoi un tel rapport de force entre soignant et soigné ? », se désole Agnès. « Certains médecins français peuvent être très dogmatiques, ne s’intéressant pas nécessairement aux autres méthodes exercées ailleurs dans le monde », complète Laure*, souffrant de douleurs vulvaires.
Des violences que l’on ne tait plus
Longtemps tues, les douleurs médicales et violences gynécologiques s’expriment désormais au grand jour. Tout commence en novembre 2014, quand le hashtag #PayeTonUtérus fait émerger plus de 7 000 témoignages de femmes en 24 heures dénonçant des propos porteurs d’injonction sur leur physique ou leur volonté ou non d’avoir un enfant, des examens vaginaux brutaux ou pratiqués sans leur consentement, jusqu’à des violences sexuelles. Un an plus tard, des documents de la Faculté de médecine de l’Université Lyon-Sud révèlent qu’il est attendu, dans le cadre de leur formation, que les étudiants pratiquent des touchers vaginaux sur des patientes endormies, donc sans leur consentement. Le terme de « violences gynécologiques et obstétricales » éclôt alors, mobilisé depuis près d’une vingtaine d’années en Amérique latine – où plusieurs pays l’ont inscrit dans la loi – et dans le monde anglo-saxon. Les conséquences des douleurs et violences gynécologiques sont encore peu documentées. Dans les cas les plus significatifs, elles peuvent être source de stress post-traumatique après un accouchement, dont les conséquences peuvent être importantes : renoncement aux soins, peur ou refus de grossesses ultérieures, sentiment de culpabilité, vie sexuelle en berne, perte d’estime et de confiance en soi.
*Le prénom a été modifié
Besoin d'un accompagnement médical ?
Renseignez-vous sur Macif Mutuelle Santé, une complémentaire qui s’adapte à vos besoins.